|
САЙТ КАФЕДР АНЕСТЕЗИОЛОГИИ-РЕАНИМАТОЛОГИИ
И НЕОТЛОЖНОЙ ПЕДИАТРИИ
Санкт-Петербургского государственного педиатрического медицинского университета
|
НАРУШЕНИЯ ОБМЕНА КАЛЬЦИЯ У ДЕТЕЙ
Иванов Д.О., Александрович Ю.С.
Санкт-Петербургская государственная педиатрическая медицинская академия
Кальций является основным минералом человеческого скелета и самым распространенным катионом организма. Примерно 90-95% кальция находиться в костной ткани, остальная часть кальция выполняет ряд важнейших функций, не связанных со скелетом. Он принимает участие в работе многих ферментативных систем и реакций (глюконеогенез, гликолиз), в передаче нервного импульса и ответной реакции на него – мышечного сокращения и, последующего расслабления. Ион кальция необходим для секреторной активности практически всех эндо- и экзокринных железистых клеток (сопряжения стимула и секреции). Являясь IV фактором свертывания крови, он играет ключевую роль и в процессе коагуляции, уменьшает проницаемость мембран клеток, снижает способность тканевых коллоидов связывать воду, активирует ферменты: актомиозин-АТФазу, лецитиназу, сукцинатдегидрогеназу и стабилизирует трипсин поджелудочной железы. В 1970 году Rasmussen H. доказал, что ион кальция является "вторым" посредником (с участием или без участия кальмодулина), т.е. веществом, опосредующим внутриклеточное действие пептидных гормонов, аминов и нейромедиаторов, не способных проникать через плазматическую мембрану клетки. Именно с помощью таких систем (а их в настоящее время известно всего 3) относительно небольшое количество молекул БАВ, связываясь с рецепторами, приводят к внутриклеточной продукции гораздо большего числа молекул второго посредника, а они уже влияют (положительно или отрицательно) на активность еще большего числа белковых молекул (Теппермен Дж. и соавт., 1989). Следовательно, происходит прогрессивное усиление (амплификация) сигнала, исходно возникшего при взаимодействии гормона с рецептором. Таким образом, поддержание внеклеточной концентрации кальция в узких пределах имеет важнейшее значение функционирования большинства тканей и органов организма. При незначительном увеличении кальция внутриклеточно (например, при тяжелой асфиксии новорожденных) образуется малорастворимая соль фосфата кальция, и прекращается любая продукция и утилизация АТФ. Преобладающая часть внутриклеточного кальция содержится в органеллах – митохондриях или цитоплазматическом ретикулуме.
В биохимическом анализе крови, чаще всего определяют уровень общего кальция, состоящего из трех фракций: 1) ионизированного кальция, составляющего примерно половину от общего кальция (именно он играет роль в вышеуказанных процессах); 2) в комплексе с белком (около 40% от общего уровня), преимущественно альбумином (до 80%); 3) недиссоциированных солей (карбоната, сульфата, цитрата, фосфата) (около 5-10% от общего уровня).
Уровень ионизированного кальция зависит от белка и КОС. Известно, что при изменении уровня альбумина в плазме на 1 г% уровень кальция изменяется в том же направлении на 0,8 мг%. При ацидозе уровень ионизированного кальция повышается, а при алкалозе – снижается. Кроме того, в плазме крови повышение рН также способствует связыванию кальция с белками. Поэтому при алкалозе отношение свободного ионизированного кальция к общему содержанию кальция понижается, и, несмотря на то, что общий уровень кальция остается в пределах нормы, могут развиться судороги. Наоборот, при ацидозе, особенно у недоношенных детей, повышается растворимость солей костной ткани и больше кальция, чем в норме, переходит из костей во внеклеточную жидкость и, следовательно, в мочу. При этих условиях, даже при адекватном поступлении кальция и нормальном функционировании околощитовидных желез может развиться остеомаляция.
Концентрация ионов кальция в плазме регулируется с высокой точностью: изменении ее всего на 1% приводит в действие гомеостатические механизмы, восстанавливающие равновесие. В поддержании гомеостаза кальция принимают участие 3 основных регулятора: паратиреоидный гормон (повышающий концентрацию свободного ионизированного кальция в плазме), кальцитонин (оказывающий противоположное действие ПГ) и метаболиты витамина D. Кроме того, как указывают В.Л. Лисс и соавт. (2003) в регуляции обмена кальция прямо или косвенно принимают участие тиреоидные, половые гормоны, ИФР-I, ИФР-II, ИФРСБ, ПТГ – подобные пептиды, интерлейкины, трансформирующие факторы роста -α и –β, тромбоцитарные факторы роста -α и –β.
Таблица 1. Уровни общего и ионизированного кальция в плазме крови (ионно-селективный электрод) (Тиц Н.У., 1997)
ВозрастКальций (ммоль/л)
Общий кальцийИонизированный кальций
Пуповинная кровь2,05 – 2,801,30 – 1,60
Недоношенные новорожденные1,55 – 2,75
Доношенные дети 1 час2,05 – 2,801,21 – 1,46
24 часа1,75 – 3,001,10 – 1,36
5 дней2,25 – 2,731,22 – 1,48
10 дней – 2 года2,25 – 2,751,16 – 1,22
2 – 12 лет2,20 – 2,701,12 – 1, 23
12 – 18 лет2,10 – 2,551,20 – 1,38
Взрослые2,15 – 2,50| 1,15 – 1,27
| | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | |
Примечание: Максимальные уровни общего кальция в крови отмечены в 20 часов, минимальные – в 2-4 часа (разница около 7%). Ложная гипокальциемия возможна вследствие венозного стаза при взятии крови, поэтому кровь следует брать при минимальном пережатии вены, без мышечной нагрузки или после восстановления кровообращения в течение 1-2 минут. Соли кальция осаждаются на стекле, в связи с чем при длительном хранении образцов крови возможна ложная гипокальциемия.
У новорожденных гипокальциемию диагностируют при уровне общего кальция в сыворотке крови менее 2,0 ммоль/л (8,0мг%) (ионизированного менее 0,87 ммоль/л (3,5мг%)) у доношенных детей и менее 1,75 ммоль/л (7,0мг%) (ионизированного менее 0,75 ммоль/л (3,0мг%)) у недоношенных детей.
Частота. Как указывает Н.П. Шабалов (2004) гипокальциемию в течение первых двух дней жизни можно выявить примерно у 30% недоношенных или детей, родившихся в асфиксии (как правило, смешанной, т. е. асфиксии, развившейся на фоне внутриутробной гипоксии) и у 50% детей — от матерей с инсулинзависимым сахарным диабетом. Примерно такие же данные приводят Р.Е. Берман и Р.М. Клигман. По их данным, у трети детей, родившихся в тяжелой асфиксии, в первые дни жизни можно обнаружить гипокальциемию. Согласно данным Д.Ф. Зилва и П.Р. Пэннела (1988) гипокальциемия развивается после любого тяжелого состояния. По нашим данным (Иванов Д.О., 2002) гипокальциемия зарегистрирована у значительного количества новорожденных с инфекционно-септическими заболеваниями (см. таблицу 2).
ПОКАЗАТЕЛЬСЕПСИСПневмония
ДоношенныеМасса 1500-2500 г
А (n=31)Б (n=55)А (n=22)Б (n=29)n=62
(% детей имеющих данный признак)
показатели в первые 72-96 часов жизни
Гипокальциемия
< 0,85 ммоль/л ионизир. Са++ 6,4** 48,6 13,8** 51,0*32,0
показатели в разгар процесса
Гипокальциемия
< 0,85 ммоль/л ионизир. Са++ 70,4** 43,2* 78,2* 51,0* | 3,2
| | | | | | | | | | | | | | | | | | | | | | | | | |
Примечание: А - гипоэргический вариант сепсиса. Б - гиперэргический вариант сепсиса.
* - Р <0,05 – между вариантом А сепсиса и вариантом Б сепсиса; * Р <0,05 между вариантом А сепсиса и пневмонией; *- Р <0,05 между вариантом Б сепсиса и пневмонией.
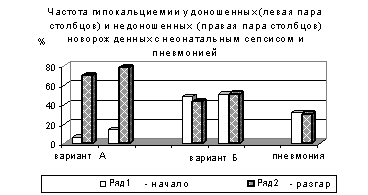
При этом, гипокальциемия, потребовавшая коррекции, судя по уровню ионизированного кальция, в начале заболевания, в 2 раза чаще встречалась у детей с гиперэргическим вариантом сепсиса, по сравнению с другими группами больных (см. рисунок 1). Вероятно, это связано с рядом причин.
Во-первых, у детей с гиперэргическим вариантом сепсиса чаще развивалась легочная гипертензия, для терапии, которой стандартно используется назначение гидрокарбоната натрия, приводящего к «защелачиванию» плазмы крови. Известно, что в щелочной среде нарушается процесс диссоциации кальция и возникает гипокальциемия (приводящая к нарушениям сердечного ритма), судя по уровню ионизированного кальция, регистрируемый современными приборами.
Рисунок 1. Частота гипокальциемии.
Во-вторых, у детей с сепсисом, результаты проведенных в последние годы многочисленных исследований, указывают на усиленную секрецию прокальцитонина, предполагаемого маркера сепсиса. В связи с этим, необходимо отметить, что у большинства детей с сепсисом имелись нарушения пищеварения, имеющих, вероятно, сложный генез, но не исключена и роль кальцитонина в этих нарушениях, как известно, тормозящего секрецию гастрина.
В-третьих, у больных данной группы возможны множественные гормональные дисфункции, включающие также задержку секреции паратиреоидного гормона и недостаточную чувствительность тканей к паратгормону.
В-четвертых, возможно также нарушение всасывания кальция? связанное с ишемией почек (снижение кальцитриола).
В-пятых, поражение печени у больных с сепсисом приводит к понижению образования 25-гидроксихолекальциферола (25(ОН)D3).
В-шестых, как известно, ишемия кожи, особенно при септическом шоке, приводит к снижению образования холекальциферола.
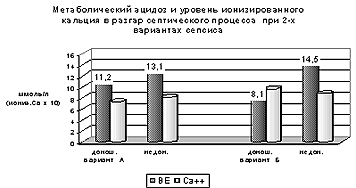
В разгар процесса произошли кардинальные изменения у детей всех, обследованных групп (см. рисунок 2). Так, например, частота встречаемости гипокальциемии у детей, перенесших пневмонию, снизилась в 10 раз. С другой стороны, у доношенных с вариантом сепсиса А, в 10 раз увеличилось количество детей с зарегистрированной стойкой гипокальциемией.
Вероятно, снижение частоты гипокальциемии у детей с гиперэргическим вариантом сепсиса в разгар процесса, связано с более высоким уровнем СТГ.
Рис. 2. Уровень ионизированного кальция при сепсисе.
Интересные результаты получила О.Н. Жидкова в 1987 году. Транзиторная гипокальциемия в раннем неонатальном периоде (уровень общего кальция в сыворотке крови менее 2 ммоль/л) среди здоровых новорожденных ею выявлен у 82%, а выраженная гипокальциемия (общий кальций менее 1,75 ммоль/л) у 32% детей. Интересно, что она не обнаружила повышения частоты гипокальциемии у детей, перенесших асфиксию, по сравнению со здоровыми новорожденными. В этой группе гипокальциемия встречалась у 25% новорожденных.
Классификация. У большинства больных за развитие гипокальциемии могут быть ответственными шесть основных механизмов:1) отсутствие паратиреоидного гормона; 2) нарушение метаболизма витамина D или снижение уровня магния, что делает кости резистентными к воздействию паратгормона; 3) генетическое нарушения, известное под названием «псевдогипопаратиреоидизм», при котором органы-мишени не реагируют на действие паратиреоидного гормона; 4) уменьшение всасывания кальция из желудочно-кишечного тракта; перемещение кальция между различными пространствами организма; 6) повышенная экскреция кальция с мочой.
В настоящее время, не существует общепринятой классификации неонатальных гипокальциемий. Причины, приведшие к развитию гипокальциемий у новорожденных, могут быть разделены на 3 большие группы. Во-первых, состояния, вызванные нарушением обмена витамина D. Чаще всего это обусловлено уменьшением его поступления, снижением его активации или повышенными потерями. Во-вторых, связывание ионов кальция при большом числе патологических процессов (например, переливание цитратной крови или ее компонентов при гемодиализе, использовании АИК, после заменных трансфузий и т.д). В-третьих, все заболевания или состояния, сопровождающиеся дефицитом паратиреоидного гормона, возникающие при прямом повреждении околощитовидных желез или угнетении их функции при тяжелых заболеваниях (сепсис) или метаболических нарушениях (гипо – и гипермагниемии).
В патогенезе ранней гипокальциемии новорожденных отводят роль нескольким факторам, каждый из которых играет некоторую роль у различных групп больных, хотя выделить из них ведущий чаще всего не представляется возможным.
Во-первых, отмечают (David et al., 1991) снижение секреции паратиреоидного гормона и низкий его синтез околощитовидными железами в ответ на гипокальциемию, особенно у недоношенных. Вероятно, у недоношенных новорожденных имеется снижение чувствительности тканей к паратгормону.
Во-вторых, нарушенный метаболизм витамина D. Например, установлено нарушение превращения витамина D в 25-гидрохолекальциферол в печени у новорожденных. Однако, присутствие при гипокальциемии у недоношенных новорожденных нормальных уровней 25-гидрохолекальциферола и 1,25-дигидрохолекальциферола, подчеркивают, что этот фактор не является единственным и/или основным в развитии гипокальциемии у недоношенных (Glorieux et al., 1991).
В-третьих, важным этиологическим фактором при гипокальциемии является высокая секреция кальцитонина, блокирующего мобилизацию кальция из костей, у недоношенных. Обнаружена корреляция между гестационным возрастом и уровнем сывороточного кальцитонина. Такой же механизм развития гипокальциемии у детей, рожденных от матерей, больных сахарным диабетом.
В-четвертых, у детей, перенесших асфиксию выявлен высокий уровень кортизола и катехоламинов, снижающих эффект витамина D на всасывание кальция в кишечнике.
В-пятых, прекращение регулярного поступления кальция через плаценту (в течение третьего триместра беременности плод получает по меньшей мере 140 мг/кг/сут элементарного кальция через сосуды пуповины) и повышенную потребность в нем у новорожденных, особенно у недоношенных (см. таблицу 3), как на важные этиологические факторы указывает Н.П. Шабалов (2004).
Таблица 3. Потребности в кальции (мг/кг/сутки).
ВозрастПотребности
Взрослые5-8
Дети дошкольного и школьного возраста25-30
Дети до 1 года50 – 60
Доношенные новорожденные70-75
Недоношенные с массой тела менее 1000 г| 180 – 225
| | | | | | | | | | | | |
В патогенезе поздней неонатальной гипокальциемии важную роль отводят дефициту витамина D, фосфатов и кальция в питании. Так, в 1 литере женского молока содержится всего 25 МЕ витамина D, 150 мг фосфора, 300 – 350 мг кальция, хотя потребности у новорожденных, особенно недоношенных, гораздо выше (см.таблицу 3). Гиперфосфатемия, например, при искусственном вскармливании (даже в современных искусственных смесях (на основе коровьего молока) содержится повышенное количество фосфора)) играет достаточно важную роль в развитии поздней неонатальной гипокальциемии. Установлена связь между высоким уровнем фосфора в плазме и уровнем кальция. Считают (Fakhraee et al., 1980), что связано это с уменьшением скорости клубочковой фильтрации в неонатальный период. Особенно актуален этот механизм при почечной недостаточности, когда снижена экскреция фосфатов.
Некоторые исследователи (Cockburn et al., 1980) подчеркивают, важную роль в происхождении поздних неонатальных гипокальциемий низкий уровень витамина D у беременных. Это приводит к нарушению образованию 1,25 (ОН)2D3 и, как следствию, нарушению всасывания кальция. Аналогичный механизм выявлен у недоношенных детей. Единственное, что первичным у них является снижении активности ?1-гидроксилазы.
Кроме того, как практически и любое обменное нарушение, в том числе и гипокальциемия может быть обусловлена иатрогенными причинами. Например, при лечении гидрокарбонатом натрия (содой) и развитии метаболического алкалоза. Как мы уже указывали, доля ионизированного кальция от уровня общего кальция обратно рН сыворотки крови. Поэтому, у детей с алкалозом, даже при уровне общего кальция выше 1,75 ммоль/л, может иметь место снижение уровня ионизированного кальция, и как следствие, развитие гипокальцимии.
Хорошо известно, что гипокальциемия является частым осложнением гемотрансфузий или переливаний препаратов крови. Различные консерванты, например цитрат натрия, образуют с кальцием нейтральные растворимые комплексы, в результате чего количество ионизированного кальция может значительно снижаться, а уровень общего – при этом меняется незначительно. Интересно (Гомелла Т.Л., Каннигам М.Д., 1995), что через несколько часов после гемотрансфузии цитрат превращается в бикарбонат и может приводить к алкалозу, усиливающему гипокальциемию. Данное состояние получило название «цитратная интоксикация». Указывают (А.Вейн, 1997), что ее развитие возможно при переливании больших объемов крови или плазмы за короткое время (более 0,25 мл/кг/мин). При этом возникают нарушения гемодинамики (артериальная гипотония, тахикардия), с выраженными изменениями ЭКГ (удлинение интервала QT, расширение комплекса QRS). При прогрессировании интоксикации отмечается снижение сократительной функции сердца и сердечная недостаточность. Для подтверждения диагноза необходимо определение уровня ионизированного кальция в сыворотке крови.
Применение мочегонные средств, особенно фуросемида, приводит к гиперкальциурии, приводящей к гипокальциемии.
Клиника. Клинические проявления гипокальциемии у больных, в том числе и новорожденных детей, широко варьируют. Более того, как хорошо известно (Шабалов Н.П., 2004) прямого соответствия между уровнем кальция в сыворотке крови и клинической симптоматикой нет. У части детей, особенно ранняя гипокальциемия, является лабораторной находкой без всякой клинической симптоматики. Более того, признаки гипокальциемии, особенно у новорожденных, крайне неспецифичны: карпопедальный спазм, симптом Хвостека, феномены Люста, Труссо и т.д. могут отсутствовать. К наиболее типичным симптомам гипокальциемии относят:
 раздражительность, гиперестезия, пронзительный раздраженный неэмоциональный высокочастотный крик; раздражительность, гиперестезия, пронзительный раздраженный неэмоциональный высокочастотный крик;
 повышенная нервно-рефлекторная возбудимость (высокие сухожильные рефлексы, мышечные подергивания, тремор, нарушения мышечного тонуса. В наиболее тяжелых случаях возможно развитие судорог, как правило, тонических; повышенная нервно-рефлекторная возбудимость (высокие сухожильные рефлексы, мышечные подергивания, тремор, нарушения мышечного тонуса. В наиболее тяжелых случаях возможно развитие судорог, как правило, тонических;
 нарушения дыхания (ларингоспазм, инспираторный стридор, тахипноэ с втяжением межреберных промежутков. В наиболее тяжелых случаях возможны повторяющиеся приступы апноэ; нарушения дыхания (ларингоспазм, инспираторный стридор, тахипноэ с втяжением межреберных промежутков. В наиболее тяжелых случаях возможны повторяющиеся приступы апноэ;
 нарушения со стороны сердечно-сосудистой системы (тахикардия с периодами цианоза, артериальная гипотония). В наиболее тяжелых случаях возможно развитие сердечной недостаточности; нарушения со стороны сердечно-сосудистой системы (тахикардия с периодами цианоза, артериальная гипотония). В наиболее тяжелых случаях возможно развитие сердечной недостаточности;
 нарушение со стороны ЖКТ (рвота, нарушение перистальтики кишечника, растяжение живота, желудочно-кишечное кровотечение). В наиболее тяжелых случаях клиника, напоминающая развитие кишечной непроходимости. нарушение со стороны ЖКТ (рвота, нарушение перистальтики кишечника, растяжение живота, желудочно-кишечное кровотечение). В наиболее тяжелых случаях клиника, напоминающая развитие кишечной непроходимости.
Диагностика. При риске гипокальциемии измеряют уровень общего, а лучше ионизированного кальция в крови у детей из групп риска. У больных и недоношенных новорожденных, особенно с экстремально низкой массой тела при рождении, уровень кальция должен быть обязательно измерен через 12, 24 и 48 часов после рождения.
При длительной гипокальциемии определяют уровни общего белка (альбумина), фосфора, магния, натрия, калия, глюкозы, креатинина, рН, кальцитонина в сыворотке крови и паратгормона в плазме.
Далее, при не установленной причине гипокальциемии, больные, как правило, требуют более углубленного обследования:
 определения метаболитов витамина D в крови; определения метаболитов витамина D в крови;
 проведения функциональных проб; проведения функциональных проб;
 рентгенологического исследования грудной клетки и костей. рентгенологического исследования грудной клетки и костей.
 денситометрическое исследование костей; денситометрическое исследование костей;
 исследование функций почек и ЖКТ; исследование функций почек и ЖКТ;
 неврологическое обследование. неврологическое обследование.
Потери кальция с мочой можно определить либо проведением пробы Сулковича, либо измерением его концентрации в суточной моче. Соотношение кальций/креатинин (по данным определения их концентрации с помощью индикаторных полосок бумаги) более 0,21-0,25 свидетельствует о гиперкальциурии. О гиперкальциурии свидетельствует также содержание кальция в суточной моче более 4 мг/кг/сут.
Определенную помощь в диагностике гипокальциемии может сыграть ЭКГ: удлинение интервала Q-T более 0,25 с., возникновение аритмий.
Лечение. Бессиптомная гипокальциемия. У недоношенных детей (если нет возможности кормить ребенка специальной смесью для недоношенных) назначают 10% глюконат кальция, 5-10 мл/кг/сут внутрь или в/в.
Ведение начинают с низкой дозы, увеличивая ее при необходимости. Внутривенно препарат вводят в виде длительной инфузии в течение 24 часов. После устранения причины гипокальциемии дозу кальция постепенно снижают в течение 48 часов. Как показывает клиническая практика, гипокальциемия протекает бессимптомно и не требует срочной терапии. Обращаем внимание, что быстрая коррекция бессимптомной гипокальциемии зачастую более опасна, чем сама гипокальциемия, поэтому большинство неонатологов, если выявляется лишь умеренное снижение уровня кальция в сыворотке крови и клиника гипокальциемии отсутствует, предпочитают назначать препараты кальция внутрь. Связано это с тем, что внутривенное введение препаратов кальция, особенно в дозе больше, чем 20-30 мг/кг вызывает большое количество нежелательных эффектов. Наиболее часто возникают:
1) Струйное (микроструйное) введение кальция, особенно через пупочную вену может приводить к нарушениям сердечного ритма или аритмиям. Скорость инфузии растворов кальция не должна превышать 1 мл/мин. Новорожденным детям, получающим растворы кальция парентерально, необходим мониторинг сердечной деятельности и гемодинамики.
2) При введении через пупочные сосуды (вену или артерию) растворы кальция могут вызвать некрозы печени и/или сосудов печени.
3) Растворы кальция повышают частоту спазмов сосудов, и, как следствие, изменение центральной гемодинамики с резкими изменениями артериального давления, что может приводить к развитию внутричерепных кровоизлияний, особенно у недоношенных детей.
4) Введение растворов кальция увеличивает частоту некротизирующего колита, особенно при внутриартериальном введении.
5) Попадание растворов кальция в окружающие ткани вызывает тяжелый некроз.
6) Растворы кальция нельзя смешивать с бикарбонатом натрия, поскольку при этом выпадает осадок СаСО3.
Заметим, что указанные осложнения относятся ко всем кальцийсодержащим растворам!!!
Гипокальциемия с выраженными клиническими проявлениями (судороги, нарушения сердечного ритма):
1) Болюсно внутривенно вводят 10% раствор глюконата кальция 1,0-2,0 мл/кг, т.е.10-20 мг/кг. В европейских странах (Великобритании, Германии и т.д.) чаще используют более низкие дозы (1,0-1,5 мл/кг). Максимальная доза – 5,0 мл для недоношенных, 10,0 мл для доношенных новорожденных. Раствор вводят со скоростью не более 1,0 мл/мин, мониторируя показатели центральной гемодинамики, сердечный ритм, наблюдая ребенка на наличие признаков экстравазации. При наличии, указанных осложнений введение немедленно прекращают. Если, гипокальциемия не купирована, то можно повторить введение препарата через 15-30 минут. Микроструйное непрерывное введение (в изотоническом растворе хлорида натрия или 5% глюкозы) не имеет преимуществ перед одномоментным струйным введением при лечении ранней неонатальной гипокальциемии. Если введение глюконата кальция не сопровождается введением фосфора, большая часть кальция выводиться с мочой (Т.Л. Гомелла, М.Д. Каннигам, 1995). При введении в периферическую вену нельзя допускать попадание препарата в окружающие ткани.
2) После устранения гипокальциемии (введением насыщающей дозы) назначают поддерживающую дозу, исходя из физиологической потребности (см.таблицу 3). При этом нельзя добавлять глюконат кальция в какие-либо растворы, содержащие бикарбонаты, сульфаты или фосфаты или вводить его внутримышечно. Раствор глюконата кальция можно добавлять в питательную смесь, при этом, как правило, кормление начинают с пищи с низким содержанием фосфатов – грудного молока, смеси Similac. За рубежом обычно в первые двое суток при пероральном назначении назначают дозу в 4 раза превышающую внутривенную. Например, 4 мл/кг сиропа Calcium-Sandoz (Neonatal formulary, 2000). Этот сироп содержит глюбионат и лактобионат кальция (22 мг (0,54 ммоль) кальция в 1,0 мл). Необходимо помнить, что всасывание кальция в кишечнике зависит от множества факторов (заболеваний ЖКТ, кислотности, наличия в пище веществ, связывающих кальций, химического состава пищи и т.д). Например, витамин D, фосфаты, лактоза, белки обычно усиливают всасывание кальция из желудочно-кишечного тракта, в то время как жиры снижают его. Так, несмотря на то, что карбонат кальция содержит максимальное количество элементарного кальция по сравнению с другими препаратами, всасывается менее 5% кальция, содержащегося в нем. Максимальное количество кальция в кровь отмечают после приема растворов хлорида и глюконата кальция (В.Л.Лисс и соатр., 2003). Поэтому, при лечении необходим динамический контроль уровня кальция в крови.
Нельзя забывать о том, что большое количество заболеваний влияют на всасывание кальция из ЖКТ, а, следовательно, на его уровень в сыворотке крови. Плохое всасывание кальция обнаруживается при острых и хронических заболеваниях почек, гломерулонефрите, нефротическом синдроме, после частичной гастрэктомии и резекции больших сегментов тонкой кишки. Наоборот, увеличенная абсорбция его наблюдается при гипервитаминозе D, гиперфункции околощитовидных желез, остеопетрозе, идиопатической гиперкальциурии и гиперкальциемии в раннем возрасте (Бауман В.К., 1977; De Grazia J.A., 1971).
При отсутствии других нарушений лечение гипокальциемии, даже с выраженными клиническими проявлениями занимает не более 4-5 суток. Каждые 12-24 часа дозу препарата корректируют в зависимости от уровня кальция в сыворотке крови.
При хронической гипокальциемии, особенно у недоношенных новорожденных, как правило, введение только препаратов кальция является недостаточным, потому что дает очень кратковременный эффект, поэтому одновременно таким больным назначают препараты витамина D. Подбор и контроль доз препаратов кальция и витамина D необходимо проводить под лабораторным контролем.
|
|
| |
ЗАО Лана-Медика
Медицинское оборудование, Кардиолан,
Спиролан, производство и продажа
www.lanamedica.ru
|
| |
|
© Кафедра анестезиологии-реаниматологии и неотложной педиатрии СПбГПМУ 2003-2025
Перепечатка материалов сайта возможна только с письменного согласия!
|
| | |







 раздражительность, гиперестезия, пронзительный раздраженный неэмоциональный высокочастотный крик;
раздражительность, гиперестезия, пронзительный раздраженный неэмоциональный высокочастотный крик;
