Сергеева Вера Алексеевна
ТЕЧЕНИЕ СЕПСИСА У НОВОРОЖДЁННЫХ С НЕБАКТЕРИАЛЬНЫМ ВНУТРИУТРОБНЫМ ИНФИЦИРОВАНИЕМ
АВТОРЕФЕРАТ
диссертации на соискание ученой степени
кандидата медицинских наук
Научные руководители:
Д.м.н., заслуженный деятель науки РФ, профессор Шабалов Николай Павлович
Д.м.н., профессор Сумин Сергей Александрович
Актуальность работы.
В настоящее время сепсис остаётся одной их серьёзных проблем современной медицины в силу неуклонной тенденции к увеличению числа больных и стабильно высокой летальности. За последние 10 лет отмечается рост доли инфекционной патологии в структуре причин смертности доношенных новорождённых. Среди недоношенных детей, родившихся с массой 1000 г и более, доля инфекции в структуре причин смерти в 15-20 раз выше, чем среди доношенных, и в 1990-1997 гг. она составила 9 - 12 случаев на 1000 родившихся. Самые высокие показатели отмечаются среди глубоконедоношенных с весом при рождении менее 1000 г. У этих детей инфекция являлась причиной смерти в 30,6 случаях на 1000 живорождённых по данным 1990 г. и в 91,8 случаев на 1000 живорождённых по данным 1997 г. (Исаков Ю.Ф., Белобородова Н.В., 2001). В Российской Федерации в структуре смертности новорождённых и детей раннего возраста сепсис как причина смерти в течение нескольких десятилетий занимает 3-4 место, составляя в среднем 4 – 5 случаев на 1000 живорождённых (Самсыгина Г.А., 2003).
Исследованиями последних лет показано, что сепсис – это клиническое проявление особого типа реагирования организма на повреждающий фактор, в роли которого чаще всего выступает бактериальная или грибковая флора, и выражающийся во взаимодействии системного воспалительного и противовоспалительного ответов с временным или устойчивым преобладанием одного из них. Согласно представлениям о системном воспалительном ответе и цитокиновой концепции патогенеза сепсиса, выдвинутым R.C. Bone и W. Ertel (1992), в основе прогрессирования сепсиса с множественными органными и системными дисфункциями лежит несбалансированность системного воспалительного и системного противовоспалительного ответов. Причины данного дисбаланса чётко не обозначены, хотя и установлен факт генетической предрасположенности к развитию сепсиса. Наряду с этим в результате многочисленных исследований доказано, что у новорождённых далеко не последняя роль в нарушении адекватного иммунного реагирования принадлежит внутриутробному инфицированию. В последние годы отмечается рост частоты внутриутробного инфицирования плода и новорождённого вирусами простого герпеса I и II типов, цитомегаловирусом, Сhlamydia trachomatis, Mycoplasma hominis, Ureaplasma urealyticum (Нисевич Л.Л., 1999; Тареева Т.Г., 2000; Серова О.Ф., 2000; Самсыгина Г.А., 2000, Шабалов Н.П., 2004). Персистирующий в организме беременной и плода инфекционный агент вызывает комплекс иммунопатологических воздействий на компоненты нейро-иммуно-эндокринного взаимодействия в системе мать-плацента-плод, в том числе на фагоцитарное звено иммунитета и состояние цитокиновой регуляции процесса воспаления. В результате нарушается баланс про- и противовоспалительных цитокинов, необходимый для формирования адекватного адаптивного иммунитета и системных механизмов естественной резистентности организма, что может привести к значительной локальной активации воспалительного процесса и даже его генерализации с последующим быстрым истощением.
Цель исследования.
Изучить влияние внутриутробного инфицирования новорожденного вирусами простого герпеса 1, 2 типов, цитомегаловирусом, Сhlamydia trachomatis, Mycoplasma hominis, Ureaplasma urealyticum на формирование особенностей иммунологического ответа при сепсисе и вариантов его клинического течения.
Задачи исследования.
1. Установить частоту инфицирования новорожденных с сепсисом вирусами простого герпеса 1, 2 типов, цитомегаловирусом, Сhlamydia trachomatis, Mycoplasma hominis, Ureaplasma urealyticum.
2. Оценить влияние внутриутробного инфицирования вирусами простого герпеса 1, 2 типов, цитомегаловирусом, Сhlamydia trachomatis, Mycoplasma hominis, Ureaplasma urealyticum на состояние цитокинового профиля сыворотки крови у новорожденных при сепсисе.
3. Оценить динамику клинического течения сепсиса в зависимости от баланса про- и противовоспалительных цитокинов (интерлейкин-6, интерлейкин-10, интерферон-гамма) и характера внутриутробного инфицирования.
Научная новизна и теоретическая значимость работы.
В результате проведенного исследования показано, что сепсис у новорождённых протекает на фоне преобладания системного противовоспалительного ответа, наиболее выраженного у внутриутробно инфицированных новорождённых, а также при гипоэргическом варианте его течения. У новорождённых с сепсисом установлено нарушение баланса сывороточной концентрации провоспалительного цитокина интерфенон-гамма (ИФН-гамма) и противовоспалительного цитокина интерлейкин-10 (ИЛ-10) с преобладанием последнего, что возможно является отражением нарушенного баланса Т-хелперов 1-го и Т-хелперов 2-го типа и угнетения клеточных эффекторов иммунитета. Полученные данные могут лечь в основу дальнейших исследований по определению объёма дифференцированной терапии неонатального сепсиса.
Практическая значимость.
Показана практическая значимость обследования новорождённых детей с сепсисом на внутриутробное инфицирование с целью проведения адекватной специфической терапии, отсутствие которой приводит к более тяжёлому течению заболевания и повышает риск неблагоприятного прогноза. Учитывая полученные данные о преобладании системного противовоспалительного ответа, представляется необоснованным использование при неонатальном сепсисе противовоспалительных препаратов, которые могут привести к ещё большей активации противовоспалительных медиаторов и ухудшить течение сепсиса.
Апробация и внедрение результатов в практику.
Основные положения диссертации опубликованы в печати (5 работ), доложены и обсуждены на конференциях: Втором Российском конгрессе «Педиатрическая анестезиология и интенсивная терапия» (Москва, 21-24 сентября, 2003 г.); Конгрессе анестезиологов-реаниматологов Центрального федерального округа «Современные технологии в анестезиологии и реаниматологии» (Москва, 13-14 ноября 2003 г.); Всероссийском симпозиуме детских хирургов «Актуальные вопросы хирургической инфекции у детей» (Воронеж, 21-23 апреля 2004 г.).
Работа апробирована 25 мая 2004 года на заседании кафедры педиатрии с курсами перинатологии и эндокринологии ФПО Санкт-Петербургской Государственной Педиатрической Медицинской Академии.
Практические рекомендации, касающиеся комплексного обследования новорождённых с генерализованными формами неонатальных инфекций, направленного на установление характера внутриутробного инфицирования, типа иммунного реагирования, оценку динамики лейкоцитарных индексов клеточной реактивности, а также подхода к выбору иммуномодулирующей терапии, внедрены в практическую деятельность детской городской клинической больницы №2 г. Курска. Полученные данные используются при проведении практических занятий со студентами педиатрического и лечебного факультетов Курского Государственного Медицинского Университета и при обучении врачей анестезиологов-реаниматологов и педиатров в системе постдипломного образования.
Личный вклад автора.
В ходе выполнения исследования автором лично производился сбор анамнеза течения беременности у матерей обследованных детей, самостоятельно осуществлялось клиническое обследование новорождённых детей с заполнением специально разработанных регистрационных карт. Производился расчёт индексов клеточной реактивности и абсолютного содержания форм лейкоцитов по специальным формулам. В общей сложности произведено 7799 расчётов. Разработана и предложена таблица оценки степени тяжести полиорганной недостаточности у новорождённых с сепсисом. Автором лично осуществлялся забор проб крови с целью определения сывороточного содержания цитокинов. Самостоятельно произведена медико-статистическая обработка полученных результатов.
Основные положения диссертации, выносимые на защиту:
1. Сепсис у новорожденных протекает на фоне преобладания системного противовоспалительного ответа, прогрессирование которого сопряжено с нарастанием степени выраженности полиорганной недостаточности.
2. При неонатальном сепсисе у новорожденных с внутриутробным инфицированием наблюдается наиболее выраженное нарушение баланса провоспалительных и противовоспалительных цитокинов, отражающее угнетение клеточного звена иммунного ответа.
3. Клинико-иммунологические варианты течения сепсиса ассоциируются с цитокиновым профилем сыворотки крови, и наиболее тяжёлый гипоэргический вариант протекает на фоне более выраженного системного противовоспалительного ответа.
4. Благоприятный исход неонатального сепсиса на фоне проводимой терапии сопровождается уменьшением иммуносупрессорной активности сыворотки крови.
Структура и объём диссертации.
Диссертация изложена на 177 страницах машинописного текста и состоит из введения, обзора литературы, материалов и методов исследования, пяти глав о результатах собственных наблюдений, описания клинических случаев, обсуждения, выводов, практических рекомендаций, библиографического списка использованной литературы. Библиографический указатель содержит 141 источник, включающий 98 источников отечественных и 43 источника зарубежных авторов. Работа иллюстрирована 61 таблицей и 14 рисунками и содержит описание четырёх клинических случаев.
Работа выполнена на кафедре педиатрии с курсами перинатологии и эндокринологии ФПК и ПП Санкт-Петербургской Государственной Педиатрической Медицинской Академии (заведующий кафедрой – заслуженный деятель науки РФ, д.м.н., профессор Н.П. Шабалов) и кафедре анестезиологии, реаниматологии и интенсивной терапии ФПО Курского Государственного Медицинского Университета (заведующий кафедрой – д.м.н., профессор С.А. Сумин). Наблюдение за новорождёнными детьми проводилось на базе отделения реанимации, отделений патологии новорождённых и выхаживания недоношенных детей детской городской клинической больницы №2 г. Курска (главный врач – И.В. Михалёва). Исследование проведено в период с ноября 2001 г. по октябрь 2003 г.
СОДЕРЖАНИЕ РАБОТЫ.
Материалы и методы исследования.
В период с 2001 по 2003 год обследован 101 новорождённый ребёнок. На основании клинических симптомов и результатов лабораторных исследований пациенты были разделены на три группы (табл. 1). В 1-ю группу (47 детей) вошли новорождённые с системным воспалительным процессом инфекционного генеза (сепсисом), во 2-ю группу (35 детей) - новорождённые с локальным воспалительным процессом инфекционного генеза (пневмония, менингоэнцефалит, пиодермия, омфалит) и в 3-ю группу (19 детей) – новорождённые, воспалительный процесс у которых отсутствовал. Последняя группа была представлена новорождёнными с гипоксически-ишемической энцефалопатией лёгкой и средней степени тяжести и явилась контрольной для 1-й и 2-й групп.
Сепсис у новорождённых 1-й группы устанавливался при наличии системного воспалительного ответа в сочетании с инфекционным очагом и/или полиорганной недостаточностью, дополнительным критерием являлось обнаружение положительной гемокультуры. Среди обследованных новорождённых было 67 доношенных (более 37 недель гестации) и 34 недоношенных детей.
Таблица 1. Характеристика обследованных новорождённых .
| 1-я группа | 2-я группа | 3-я группа | | Абс. | Отн. | Абс. | Отн. | Абс. | Отн. | | Недоношенные | 24 | 51,1% | 10 | 28,6% | 0 | 0 | | Мальчики | 34 | 65,9% | 24 | 68,5% | 10 | 52,6% | | Оперативное родоразрешение | 1 | 2,1% | 3 | 8,5% | 1 | 5,2% | | Срок гестации (недели) | 36±3 | 36±3 | 38±1 | | Вес при рождении (граммы) | 2597±748 | 2902±637 | 3363±708 | | Оценка по шкале Апгар на 1-й и 5-й минуте (баллы) | 5,6±1,8 6,8±1,5 | 6,3±1,9 7,5±1,3 | 6,1±2,1 8±1 |
|
В зависимости от срока манифестации генерализованного воспалительного процесса среди детей с сепсисом были выделены группы с ранним (до 5-х суток жизни) и поздним (с 5-х суток жизни) началом, а в зависимости от клинического варианта течения сепсиса – с гиперэргическим и гипоэргическим вариантом (Шабалов Н.П., Иванов Д.О., 2000 г.).
Все дети обследованы в динамике патологического процесса. В комплекс лабораторного обследования новорождённых входили: 1) общий анализ крови с подсчётом количества тромбоцитов и определением времени свёртывания крови; 2) общий анализ мочи; 3) биохимическое исследование крови (определение общего содержания белка и белковых фракций, глюкозы, мочевины, креатинина, билирубина, уровня трансаминаз, калия, натрия, кальция, протромбинового индекса, качественное определение содержания С-реактивного белка). По результатам клинического анализа крови производился подсчёт абсолютного количества полиморфоядерных лейкоцитов и мононуклеаров и лейкоцитарных индексов клеточной реактивности – нейтрофильного индекса, лейкоцитарного индекса интоксикации Я.Я. Кальф-Калифа (1941г.), лимфоцитарного индекса и индекса иммунореактивности, который рассчитывался по формуле, предложенной Н.П. Шабаловым с соавт. (2001 г.). Изучение лейкоцитарной формулы и расчёт лейкоцитарных индексов клеточной реактивности проводилось у детей с сепсисом каждые 2-4 дня, у детей с локальным воспалением – каждые 5-7 дней, у новорождённых 3-й группы – каждые 7-10 дней. Забор крови производился в рамках клинико-лабораторного мониторинга за состоянием ребёнка, принятого при лечении таких детей в стационаре. Полученные данные сравнивались с существующими возрастными нормативными показателями абсолютного содержания форм лейкоцитов и лейкоцитарных индексов клеточной реактивности (Шабалов Н.П. с соавт., 2001 г.). Расчётные и нормативные показатели использовались для построения графиков динамики указанных параметров у детей исследуемых групп в течение всего времени наблюдения и лечения. Инструментальные методы исследования включали в себя: рентгенографию органов грудной клетки и брюшной полости; электрокардиографическое исследование; ультразвуковое исследование головного мозга, сердца, органов брюшной полости.
С целью идентификации возбудителя бактериальной инфекции производилось бактериологическое обследование, включавшее в себя посев биологических жидкостей (кровь, ликвор, моча, мокрота, отделяемое из пупочной ранки, гнойное отделяемое из полости абсцесса). С целью уточнения характера внутриутробного инфицирования производилось обследование биологических сред ребёнка (кровь, моча, ликвор (при наличии показаний к проведению люмбальной пункции)) методом полимеразной цепной реакции (ПЦР) с целью выявления ДНК/РНК вирусов простого герпеса (ВПГ), цитомегаловируса (ЦМВ), Chlamydia trachomatis, Mycoplasma hominis, Ureaplasma urealyticum. Исследование проводилось на базе иммунологической лаборатории областной клинической больницы №1 г. Курска с использованием оборудования и реактивов фирмы «ДНК-Технология», г. Москва. Для исследования использовались образцы крови, ликвора (0,5-1,0 мл) и мочи (1,0-1,5 мл). Наряду с этим новорождённые обследовались на наличие сифилиса с помощью специфических серологических реакций; ВИЧ-инфекции, вируса гепатита В и токсоплазмоза с помощью стандартных методов иммуноферментного анализа.
Определение сывороточной концентрации интерлейкинов–6, 10 и гамма-интерферона проводилось с помощью основанных на принципе твердофазного иммуноферментного анализа коммерческих тест-систем, произведенных ООО «Протеиновый контур», Санкт-Петербург - для ИЛ-6, ООО «Цитокин», Санкт-Петербург - для ИФН-гамма и «Cytimmune», USA - для ИЛ-10. Исследования выполнялись по стандартным методикам на базе иммунологической лаборатории областной клинической больницы №1 г. Курска. Для определения сывороточной концентрации исследуемых цитокинов использовалось по 100 мкл сыворотки крови. Отбор сыворотки осуществлялся из объёма крови, взятого для биохимического исследования. Образцы сыворотки сразу же после получения подвергались замораживанию и хранились при температуре –200С в течение сроков, длительность которых определена производителем наборов для детекции. Забор крови у новорождённых 1-й группы осуществлялся в период манифестации сепсиса, в дальнейшем через 5-7 дней при продолжающемся течении сепсиса и при выписке из стационара в случае благоприятного исхода и улучшении состояния. У новорождённых 2-й группы исследование цитокинового профиля проводилось в 2 этапа – в острый период воспаления и при выписке из стационара; у детей 3-й группы – при поступлении и при выписке из стационара. Однократно в начале наблюдения производилось исследование гуморального иммунного статуса новорождённого методом преципитации в агаровом геле по Манчини.
С целью выявления корреляционной зависимости между степенью выраженности полиорганной ндостаточности при сепсисе и значениями исследуемых лабораторных показателей (сывороточная концентация цитокинов, лейкоцитарные индексы клеточной реактивности и абсолютное содержание форм лейкоцитов) на основании клинических и лабораторно-инструментальных данных была разработана таблица оценки степени тяжести функциональной недостаочности систем органов (табл. 2).
Таблица 2. Степени тяжести функциональной недостаточности систем органов.
| Стадия | 1 степень (дисфункция) | 2 степень (недостаточность) | 3 степень (несостоятельность) | | Центральная нервная система | Снижение реакция на осмотр, снижение рефлексов периода новорождённости и общей двигательной активности, отсутствие судорог, нормальные функции ствола мозга. | Мышечная гипотония, угнетение рефлексов, акта глотания и кашлевого рефлекса, болевая реакция лишь на сильные раздражители; судороги, внутричерепная гипертензия; патологические типы дыхания. | Мышечная атония, арефлексия, отсутствие реакции на болевые раздражители, широкие зрачки, апноэ, угнетение центральной гемодинамики (брадикардия, артериальная гипотония). | | Кровообращение | Бледность кожных покровов, тахипноэ с ЧДД до 48-56 в минуту, тахикардия с ЧСС до 180 в минуту, умеренное расширение границ сердца, общая пастозность. Шок в стадии централизации кровообращения. По данным УЗИ сердца снижение фракции выброса на 30% от нормы. Гипоксические изменения в миокарде по данным электрокардиографии. | Бледность кожных покровов, акроцианоз, периферические отёки, потливость при крике, подстанывание. Тахипноэ с до ЧДД 56-72 в минуту, крепитирующие хрипы при аускультации лёгких, ЧСС 160-180 в минуту, артериальная гипотония, увеличение печени на 3-4 см. Шок 2-й степени. По данным УЗИ сердца снижение фракции выброса на 50% от нормы. Потребность в инотропной поддержке. | Синдром малого выброса – резкая бледность, угнетение центральной нервной системы, ЧСС 180 и более в минуту, пароксизмальные нарушения ритма, брадикардия менее 80 в минуту, тахипноэ с ЧДД 72 и более в минуту, нарушение структуры дыхания, периоды апноэ, увеличение печени более 4 см, асцит, олигоанурия. Декомпенсированная стадия гиповолемического шока. Резистентность к проводимой кардиотонической терапии, потребность в увеличении дозы инотропов и назначении вазотонических препаратов. | | Дыхательная система | Компенсированная стадия острой дыхательной недостаточности – бледность, периоральный цианоз, тахипноэ с ЧДД до 60 в минуту без участия вспомогательной мускулатуры, тахикардия до 160 в минуту, насыщение гемоглобина кислородом более 90%. Синдром дыхательных расстройств средней степени тяжести (оценка по Сильверману 5 баллов и ниже). Удовлетворительная оксигенация кожных покровов достигается подачей кислорода в кувез, в кислородную палатку или инсуффляцией кислорода через маску. | Субкомпенсированная стадия острой дыхательной недостаточности – цианоз кожных покровов, нарушение структуры дыхания, участие вспомогательной мускулатуры в акте дыхания, тахикардия более 160 в минуту, нарушение сердечного ритма. Насыщение гемоглобина кислородом 70-89%, гиперкапния – pCO2 45-55 мм рт. ст. Синдром дыхательных расстройств тяжёлой степени – оценка по Сильверману 6-9 баллов. Удовлетворительная оксигенация достигается проведением спонтанного дыхания в режиме постоянного положительного давления в конце выдоха. | Декомпенсированная стадия острой дыхательной недостаточности – угнетение центральной нервной системы, цианоз, резкое нарушение структуры дыхания (выраженная ретракция уступчивых мест грудной клетки), апноэ, тахикардия более 180 в минуту, нарушение сердечного ритма, брадикардия. Насыщение гемоглобина кислородом менее 70%, гиперкапния - pCO2>55 мм рт. ст.. Синдром дыхательных расстройств крайне тяжёлой степени – оценка по Сильверману 10 баллов. Необходимость в проведении искусственной вентиляции лёгких для поддержания удовлетворительной оксигенации крови. | | Желудочно-кишечный тракт | Вздутие живота, срыгивание, рвота створоженным молоком без патологических примесей. | Выраженное вздутие живота, срыгивание застойным желудочным содержимым, пищевая интолерантность, диарея, скрытая кровь в стуле, пневматоз кишечника по данным рентгенографии органов брюшной полости. | Резкое вздутие живота, пастозность передней брюшной стенки, отсутствие стула, обильное кишечное отделяемое по желудочному зонду, асцит, по данным рентгенографии органов брюшной полости выраженный парез желудочно-кишечного тракта, свободная жидкость в брюшной полости. | | Печень | Иктеричность кожных покровов с сероватым колоритом, гепатоспленомегалия, повышение общего билирубина до 205 мкмоль/л, увеличение прямой фракции билирубина. | Повышение билирубина 205-340 мкмоль/л, повышение трансаминаз до 50% от нормы, снижение протромбинового индекса до 50% от нормы, эпизоды гипогликемии. | Повышение билирубина более 340 мкмоль/л, уровня трансаминаз – более 50% от нормы; протромбиновый индекса менее 50% от нормы; гипоротеинемия менее 50 г/л, коагулопатическое кровотечение. | | Почки | Отёчный синдром. Протеинурия, цилиндрурия на фоне нормального диуреза. | Олигурия (<1 мл/кг/час в течение 2-х часов), повышение мочевины более 4,3 ммоль/л, креатинина - более 75 мкмоль/л. | Анурия | | Гемостаз | Тромбоцитопения в пределах 100-180 тыс. в 1 мкл или гипертромбоцитоз более 450 тыс. в 1 мкл, укорочение времени свёртывания крови. | Тромбоцитопения в пределах 50-100 тыс. в 1 мкл, удлинение времени свёртывания крови более 7 мин (по Ли-Уайту), положительные паракоагуляционные тесты. | Тромбоцитопения менее 50 тыс. в 1 мкл, время свёртывания по Ли-Уайту более 15 мин, коагулопатическое кровотечение, геморрагическая сыпь. | | Метаболизм | Транзиторная гипогликемия | Стойкая гипогликемия в повторных анализах крови | Гипергликемия |
|
Статистическая обработка полученных данных производилась с использованием программы для IBM PC “BIOSTAT” (Stenton A. Glantz, Ph.D., 1999). Статистически значимыми признавались различия с р<0,05. Для оценки различия в группах с нормальным характером распределения данных использовались методы описательной статистики и дисперсионного анализа (критерий Стьюдента, Ньюмена-Кейлса). При ненормальном характере распределения, которому подчинялось, в частности, распределение данных сывороточного содержания интерлейкинов, использовались методы непараметрической статистики – различия для двух групп высчитывались с помощью критерия Манна-Уитни, для нескольких групп – критерия Крускала-Уоллиса. Оценка корреляционной зависимости производилась путём расчёта коэффициента ранговой корреляции Спирмена.
Результаты исследования и их обсуждение.
В ходе исследования инфицирование исследуемыми возбудителями было подтверждено у 32 новорождённых (35,2%). В 1-й группе наблюдалось 18 (38,3%), во 2-й группе - 12 (34,3%), и в 3-й группе – 2 (10,5%) инфицированных детей. Частота инфицирования среди доношенных и недоношенных детей в 1-й и 2-й группах была примерно одинаковой. Так в 1-й группе среди инфицированных было 9 (39,1%) доношенных и 9 (37,5%) недоношенных детей. Во 2-й группе - 8 (32,0%) и 4 (40,0%) детей соответственно.
Чаще всего у инфицированных детей обнаруживался вирус простого герпеса (ВПГ): у детей с сепсисом он встречался в 61,1%, а у детей с локализованным воспалительным процессом – в 50,0% от числа инфицированнных новорождённых в данной группе. У 45,0% инфицированных детей с сепсисом и у 33,3% инфицированных детей 2-й группы обнаружен ЦМВ (табл.3).
Таблица 3. Структура внутриутробного инфицирования у обследованных детей.
| 1 группа | 2 группа | 3 группа | | ВПГ | 5 | 4 | 0 | | ЦМВ | 3 | 2 | 1 | | ЦМВ±ВПГ | 6 | 2 | 1 | | Chlamyidia trachomatis | 2 | 1 | 0 | | Mycoplasma hominis | 1 | 1 | 0 | | Ureaplasma urealyticum | 3 | 2 | 1 | | Токсоплазмоз | 2 | 0 | 0 | | Сифилис | 0 | 1 | 0 |
|
Примечание. В абсолютных цифрах указано число детекций иследуемого возбудителя в каждой группе детей.
У детей с сепсисом установленный воспалительный очаг в 85,1% случаев был представлен пневмонией, 21,2% – менингоэнцефалитом, одинаково часто встречалась инфекция мочевыделительной системы, омфалит и флебит пупочной вены (по 8,5%), а также остеомиелит и пиодермия (по 4,2%). У детей 2-й группы локализация воспалительного процесса в 71,4% случаев была представлена пневмонией, 11,4% - менингоэнцефалитом и инфекцией мочевыделительной системы, 5,4% - пиодермией, 2,8% - омфалитом и флебитом пупочной вены. У 15 (31,9%) новорождённых с сепсисом в результате бактериологического исследования крови выделена положительная гемокультура, представленная преимущественно грамположительными кокками.
Практически у всех матерей новорожденных 1-й группы отмечались разнообразные аномалии течения беременности и родов, а также наличие экстрагенитальной патологии, хронической инфекции урогенитального тракта или признаков инфекционного заболевания во время беременности, что явилось факторами риска развития неонатального сепсиса. По сравнению с матерьми детей 2-й группы у них в 1,3 раза чаще наблюдалась угроза прерывания беременности и аномалии родовой деятельности, в 1,5 раза чаще отмечалось многоводие, в 1,7 раза чаще – анемия, в 2,7 раза чаще – патологический характер околоплодных вод. Для матерей детей 1-й группы была характерна высокая частота искусственных абортов в анамнезе – они отмечались у 24 (51,1%) женщин, при этом среднее количество абортов составило 1,61±1,06. Во 2-й группе аборты отмечались в анамнезе у 13 (37,1%) женщин со средним количеством 1,40±0,59. В 3-й группе 2 (10,5%) женщины имели аборт в анамнезе.
У 17 (36,2%) детей 1-й группы имели место разнообразные врождённые пороки развития головного мозга, желудочно-кишечного тракта, сердца, костно-мышечной и мочевыделительной систем. Среди них у 10 (58,8%) детей врождённый порок развития сочетался с внутриутробным инфицированием. При этом наиболее часто отмечалась инфицирование ВПГ (80,0%) или имелась ассоциация ВПГ и ЦМВ (50,0%). Во 2-й группе врождённые пороки развития (врождённый порок сердца и спинномозговая грыжа) отмечались у 2-х детей (5,7%), внутриутробного инфицирования исследуемыми возбудителями у них не установлено.
Раннее начало сепсиса отмечено у 26 новорождённых (55,3%), позднее – у 21 (44,7%). Течение сепсиса по гиперэргическому варианту наблюдалось у 23 детей (49,0%), по гипоэргическому – у 24 (51,0%). Среди детей с гиперэргическим сепсисом раннее его начало наблюдалось у 13 (56,5%), позднее – у 10 (43,5%) новорождённых. При гипоэргическом варианте течения раннее начало наблюдалось у 13 (54,2%), а позднее – у 11 (45,8%) детей.
С целью оценки степени выраженности полиорганной недостаточности у новорождённых с сепсисом произведен анализ частоты недостаточности отдельных функциональных систем с использованием критериев органной недостаточности, предложенных Н.П. Шабаловым (2004 г.). В структуре полиорганной недостаточности у детей с сепсисом поражение одной системы органов отмечалось лишь у одного ребёнка (2,3%), двух систем органов – у 2-х детей (4,6%), 3-х систем органов– у 4-х детей (9,3%), 4-х систем органов – у 7 детей (16,3%), 5-и систем органов – у 9 детей (20,9%), 6-и систем органов – у 9 детей (20,9%), 7-и систем органов – у 8 детей (18,6%), 8-и систем органов – у 3-х детей (6,9%). Таким образом, более 90% детей 1-й группы имели поражение 3-х и более систем органов. Статистически значимых различий в степени выраженности полиорганной недостаточности между умершими и выжившими, а также инфицированными и неинфицированными новорождёнными не установлено.
У 13 (27,7%) новорождённых 1-й группы было констатировано развитие септического шока, закончившегося у 7 новорождённых (53,4%) летальным исходом. У всех новорождённых в период разгара сепсиса отмечался разной степени выраженности синдром угнетения центральной нервной системы и нарушения микроциркуляции в виде появления серого колорита кожных покровов, удлинение времени капиллярного наполнения более 3-х секунд.
Анализ отдельных клинико-лабораторных синдромов полиорганной недостаточности показал, что наиболее часто у новорождённых с сепсисом отмечался парез желудочно-кишечного тракта, что проявлялось вздутием живота, пищевой интолерантностью, рвотой и застойным отделяемым по желудочному зонду, в ряде случаев - желудочно-кишечным кровотечением. Данные симптомы имели место у 30 (63,8%) новорождённых 1-й группы. При этом средняя продолжительность периода отмены энтерального кормления у них составила 8±5 дней. У большинства новорождённых совокупность данных симптомов явилась основанием для постановки диагноза некротического энтероколита. Почти у каждого второго новорождённого отмечалась тромбоцитопения (55,3%) и явления респираторного дистресс-синдрома взрослого типа (51,1%). При этом средняя продолжительность искусственной вентиляции лёгких составила 10,29±5,5 дней. Гепатоспленомегалия обнаружена у 18 (38,3%) новорождённых, а повышение уровня трансаминаз – у 12 (25,4%) детей. Отёчный синдром имел место у 15 (31,9%) пациентов, повышение мочевины наблюдалось у 18 (38,3%), а олигурия – у 5 (10,6%) новорождённых. У 11 (23,4%) детей отмечались кратковременные или повторные эпизоды гипогликемии.
У 22 (25,2%) новорождённых заболевание закончилось летальным исходом. В 1-й группе умер 21 (44,7%) ребёнок, во 2-й группе 1 (2,9%) новорождённый. Средняя продолжительность жизни умерших составила 18±12 дней. Среди умерших детей 1-й группы 10 (47,6%) новорождённых имели внутриутробное инфицирование.
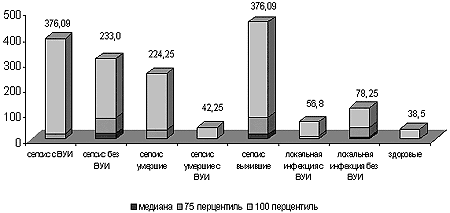
При исследовании цитокинового профиля сыворотки крови было показано, что среди инфицированных новорождённых отмечалась тенденция к повышению у больных 1-й группы по сравнению с больными 2-й группы сывороточного содержания интерлейкина-6 – цитокина, являющегося регулятором воспалительного процесса, а также гуморального антиген-специфического иммунного ответа. У детей с сепсисом имелась тенденция к более высокому содержанию ИЛ-6 среди новорождённых с ранним началом сепсиса и с гипоэргическим вариантом его течения. При этом в группе больных с сепсисом у впоследствии умерших инфицированных новорождённых в начале исследования уровень ИЛ-6 был ниже (p<0,05), чем у выживших инфицированных и неинфицированных новорождённых (рис.1). Наряду с этим у новорождённых с сепсисом установлено наличие прямой корреляционной зависимости между сывороточным уровнем ИЛ-6 и сывороточным содержанием иммуноглобулина М (r=0,43; р=0,04), а также между сывороточными уровнями ИЛ-6 и ИЛ-10, в большей степени выраженной у инфицированных детей (r=0,63; p<0,001).
Рисунок 1. Сывороточная концентрация ИЛ-6 у обследованных новорождённых (пг/мл).
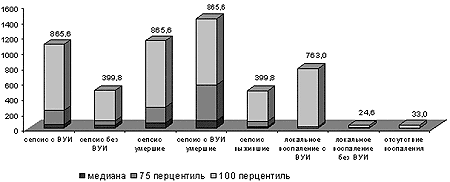
Сывороточное содержание противовоспалительного ИЛ-10, являющегося продуктом Т-хелперов 2-го типа, ответственных за формирование гуморального антиген-специфического иммунного ответа, и играющего роль антагониста ряда цитокинов, в том числе интерферона-гамма, у новорождённых с сепсисом было статистически значимо выше, чем у детей 2-й и 3-й групп наблюдения, как среди инфицированных, так и среди неинфицированных (рис. 2). Установлено также преобладание содержания ИЛ-10 при раннем по сравнению с поздним началом сепсиса, и у новорождённых с гипоэргическим по сравнению с гиперэргическим вариантом его течения. Полученные данные позволяют утверждать, что сепсис у новорождённых протекает на фоне устойчивого преобладания системного противовоспалительного ответа.
Рисунок 2. Сывороточная концентрация ИЛ-10 у обследованных новорождённых (пг/мл).
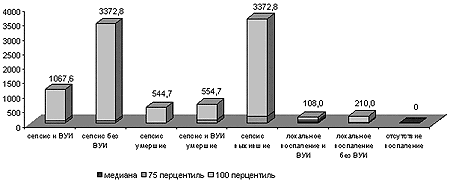
Сывороточное содержание ИФН-гамма, продуцирующегося Т-хелперами 1-го типа и играющего важную роль в регуляции клеточного антиген-специфического иммунного ответа, а также обладающего выраженной провоспалительной активностью, было ниже у больных с локализованным воспалительным процессом по сравнению с больными 3-й группы (р<0,05) и у инфицированных по сравнению с неинфицированными новорождёнными (р<0,05) (рис. 3). Это может быть связано с угнетением на фоне внутриутробного инфицирования клеточного антиген-специфического иммунного ответа.
Рисунок 3. Сывороточная концентрация ИФН-гамма у обследованных новорождённых (пг/мл).
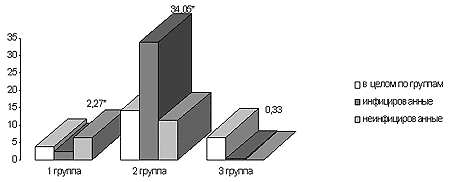
Принимая во внимание данные литературы о том, что ряд внутриутробных инфекций сопровождается преимущественной трансформацией Т-хелперного ответа в сторону Т-хелперов 2-го типа, ответственных за формирование гуморального антиген-специфического иммунного ответа, сопровождающегося повышенной продукцией противовоспалительных медиаторов и снижением способности макрофагов к продукции интерферона (Сухих Г.Т. с соавт., 1997; Возианов А.В., 2000; Новиков Д.К., 2002), наряду с сывороточным содержанием ИФН-гамма и ИЛ-10 в исследуемых группах больных были проанализированы значения индекса ИФН-гамма/ИЛ-10, отражающего преобладание клеточного пути развития иммунного ответа. Установлено существенное снижение этого индекса у новорождённых с сепсисом по сравнению с детьми с локализованным воспалительным процессом (см. рис. 4). У детей с сепсисом наименьшее значение этого коэффициента отмечалось у инфицированных новорождённых по сравнению с неинфицированными и у умерших по сравнению с выжившими. Это позволяет сделать предположение о том, что генерализованное течение воспалительного процесса у новорождённых при сепсисе обусловлено недостаточной способностью локализовать воспалительный процесс на фоне ослабленных механизмов клеточного иммунитета, что может быть вызвано иммунокомпроментацией плода вследствие внутриутробного инфицирования. Таким образом, помимо транзиторного иммунодефицита, у некоторых новорождённых детей существует ряд факторов, создающих предрасположенность системы нейро-иммуно-эндокринного реагирования к развитию системного воспалительного или противовоспалительного ответа, иногда при минимальном воздействии (заселение естественных биоцинозов, контаминация условно-патогенной микрофлорой).
Рисунок 4. Значение индекса ИФН-гамма/ИЛ-10 у новорождённых исследуемых групп в зависимости от установленного внутриутробного инфицирования (75 персентиль).
В ходе выполнения данного исследования было показано, что наиболее выраженная дисфункция клеточного звена иммунитета в отражении соотношения ИФН-гамма/ИЛ-10 наблюдалась при раннем начале сепсиса, а также при гипоэргическом варианте его течения. В этих группах больных выявлено наибольшее содержание в сыворотке крови ИЛ-6 и ИЛ-10 и их прямая корреляция с уровнем сывороточного иммуноглобулина М, что отражает направленность иммунного ответа по гуморальному пути и выраженную активацию системного противовоспалительного ответа. У новорождённых с гипоэргическим вариантом сепсиса обнаружены статистически значимо более низкие значения НИ и ЛИИ по сравнению с детьми с гиперэргическим вариантом течения, что может быть отражением повышения иммуносупрессорной активности сыворотки крови. При этом у неинфицированных новорождённых с гипоэргическим вариантом течения, которые преобладали в данной группе (66%), установлена прямая корреляция между ЛИИ с сывороточным уровнем иммуноглобулина G, а у инфицированных новорождённых – прямая корреляция между ЛИИ и ИЛ-6 и обратная корреляция НИ и ИЛ-6. Принимая во внимание тот факт, что сывороточная концентрация ИЛ-6 у инфицированных новорождённых и при неблагоприятном исходе сепсиса была наиболее низкой, можно заключить, что высокие значения НИ и низкие значения ЛИИ при сепсисе у новорождённых не только указывают на его более тяжёлое течение, но и с определённой долей вероятности могут свидетельствовать о наличии у ребёнка внутриутробного инфицирования.
В ходе исследования было также установлено, что у новорождённых с гипоэргическим вариантом сепсиса отмечалась тенденция к меньшему содержанию иммуноглобулина G, что коррелировало у неинфицированных детей со снижением моноцитов и тромбоцитов. Учитывая материнское происхождение этого иммуноглобулина и зависимость его концентрации в крови ребёнка от гуморального иммунного ответа матери и состояния фетоплацентарного комплекса, можно заключить, что нарушение нейро-иммуно-эндокринного ответа новорождённого может быть вызвано не только внутриутробным инфицированием, но и нарушением иммунного гомеостаза в системе мать-плацента-плод на фоне хронической инфекции матери или дисбактериоза её кишечника.
Результаты нашего исследования также показали зависимость степени выраженности функциональной недостаточности системы органов при сепсисе от внутриутробного инфицирования, а также наличие статистически значимых различий между инфицированными и неинфицированными детьми в сывороточном содержании интерлейкинов. Так содержание ИЛ-6 и ИФН-гамма преобладало у неинфицированных детей с одной и той же степенью функциональной недостаточности системы органов. В отношении ИЛ-10 наблюдалась противоположная зависимость – его сывороточная концентрация была выше у инфицированных новорождённых. Установлено также, что у новорождённых с сепсисом наблюдался рост содержания ИЛ-10 по мере прогрессирования функциональной недостаточности печени (r=0,37; р=0,02) и тромбоцитопении (r=0,62; р=0,001). Содержание ИФН-гамма, наоборот, было выше у новорождённых, имеющих менее выраженную функциональную недостаточность системы органов, при этом его более низкие концентрации наблюдались у инфицированных детей.
Наряду с этим установлено, что у детей с гипоэргическим вариантом сепсиса отмечалось более тяжёлое течение церебральной, почечной, печёночной недостаточности и имелись более выраженные нарушения метаболизма, а у детей с ранним сепсисом определялась более выраженнная тромбоцитопения. Учитывая установленное у них более высокое содержание ИЛ-10, можно сделать вывод о том, что повышение иммуносупрессорной активности сыворотки крови не только определяет раннее течение сепсиса и протекание его по гипоэргическому варианту, но и обуславливает более тяжёлое течение полиорганной недостаточности у новорождённых детей.
Усугубление органной недостаточности при сепсисе, особенно в группе инфицированных детей, сопровождалось дальнейшим прогрессированием дисфункции клеточного типа иммунного ответа. При этом развитию летального исхода предшествовала максимальная активация противовоспалительного ответа и наиболее низкие в группе больных с сепсисом значения индекса ИФН-гамма/ИЛ-10 (табл. 4).
Таблица 4. Значение коэффициента ИФН-гамма/ИЛ-10 в зависимости от наличия подтверждённого внутриутробного инфицирования и исхода заболевания (75 персентиль).
| Дети с ВУИ | Дети без ВУИ | | В целом | 13,82 | 115,3 | | Выжившие в 1 группе | 4,25 | 10,74 | | Умершие в 1 группе | 0,47 | 0,0 | | Выжившие | 8,0* | | Умершие | 0,96* |
|
Напротив, в случае благоприятного исхода и выздоровления на фоне проведенного лечения у новорождённых с сепсисом наблюдалось постепенное повышение сывороточной концентрации ИФН-гамма и снижение содержания ИЛ-6. Однако статистически значимые различия были получены только среди новорождённых с внутриутробным инфицированием, что в очередной раз подчёркивает специфику иммунного ответа у инфицированных детей. Наряду с этим происходило выравнивание значений индекса ИФН-гамма/ИЛ-10 у выживших новорождённых всех групп к концу периода наблюдения, что может указывать на нормализацию баланса Т-хелперов 1-го и 2-го типов на фоне проведенного лечения (рис. 5).
Рисунок 5. Значения индекса ИФН-гамма/ИЛ-10 в период разгара и восстановительный период (75 персентиль).
Таким образом, полученные данные позволяют сделать вывод о том, что сепсис у новорождённых детей протекает на фоне устойчивого преобладания гуморального типа иммунного ответа и угнетения клеточных эффекторов иммунитета, что может предопределяться нарушением на фоне внутриутробного инфицирования нейро-иммуно-эндокринного реагирования новорождённого на действие патогенного фактора или иммунологическим дисбалансом в системе мать-плацента-плод на фоне длительной персистенции в организме матери патогенного возбудителя или дисбактериоза кишечника.
Сравнительный анализ лейкоцитарных индексов клеточной реактивности и абсолютного содержания форм полиморфонуклеарных лейкоцитов и мононуклеаров показал следующее. Нейтрофильный индекс (НИ) у новорождённых с сепсисом был выше, чем у новорождённых с локальным воспалительным процессом (р<0,001) как в целом, так и среди инфицированных (р<0,01) и неинфицированных (р<0,001) детей. Значения лейкоцитарного индекса интоксикации (ЛИИ) у новорождённых с сепсисом были выше, чем у детей с локальным воспалительным процессом, однако статистически значимые различия наблюдались только среди неинфицированных детей. Установлена прямая корреляционная зависимость между значениями ЛИИ и ИЛ-6 у инфицированных детей с сепсисом (r=0,503; p= 0,011) и неинфицированных новорождённых с локальным воспалительным процессом (r=0,502; p=0,021). У новорождённых 2-й группы установлена прямая корреляционная связь между значением ЛИИ и сывороточным уровнем ИЛ-10 (r=0,336; p=0,038) и ИФН-гамма (r=0,486; р=0,002), что может указывать на сбалансированность воспалительного и противовоспалительного ответов при локальном воспалительном процессе. Значения ЛИИ у новорождённых с гипоэргическим вариантом сепсиса были статистически значимо ниже, чем у новорождённых с гиперэргическим вариантом. Индекс иммунной реактивности (ИИР) был ниже у новорождённых с сепсисом по сравнению с детьми 2-й и 3-й групп.
Содержание моноцитов у новорождённых с сепсисом было выше, чем у детей с локальным воспалительным процессом, однако статистически значимые различия наблюдались только в группе неинфицированных детей. Содержание моноцитов было меньше в группе детей с ранним началом сепсиса и при гипоэргическом варианте его течения. Учитывая то, что моноциты/макрофаги являются основными клетками-продуцентами цитокинов, нарушение их функции и уменьшение количества закономерно ведёт к нарушению цитокиновой регуляции воспалительного ответа. У детей с сепсисом содержание эозинофилов было меньше, чем у детей 2-й группы, однако статистически значимые различия наблюдались только среди неинфицированных новорождённых. Количество тромбоцитов у новорождённых с сепсисом было меньше, чем у детей с локальным воспалением, как среди инфицированных, так и среди неинфицированных.
Анализ корреляционной зависимости между степенью органной недостаточности и лейкоцитарными индексами клеточной реактивности, а также абсолютным значением форм лейкоцитов показал, что у новорождённых детей с сепсисом наблюдалось увеличение нейтрофилёза по мере прогрессирования недостаточности центральной и периферической гемодинамики (r=0,254; р=0,052) и повышение абсолютного сдвига по мере прогрессирования церебральной недостаточности (r=0,723; р=0,042). Также установлена прямая корреляционная связь между значением ЛИИ и степенью дыхательной (r=0,252; р=0,041) и кишечной недостаточности (r=0,291; р=0,021).
Таким образом, при сепсисе у новорождённых имеются нарушения иммунного ответа, которые, несомненно, требуют коррекции, но эта коррекция должна производится лишь после установления конкретного нарушенного звена иммунореактивности и носить строго целенаправленный характер. Перспективным направлением терапии сепсиса новорождённых могло бы быть использование методов иммунотерапии, направленных на усиление клеточных реакций иммунитета, однако, исходя из потенциальной опасности стимулирования циркулирующих в крови новорождённых материнских лимфоцитов, необходима разработка чётких рекомендаций по использованию этих методов терапии у новорождённых детей.
Выводы.
1. В основе развития сепсиса у новорождённых лежит несбалансированность системного воспалительного и противовоспалительного ответов на повреждающий фактор, в роли которого чаще всего выступает постнатальная контаминация условно-патогенной микрофлорой.
2. Сепсис у новорождённых протекает на фоне нарушенного баланса T-хелперов 1-го и 2-го типов и угнетения клеточного звена иммунного ответа с преобладанием системного противовоспалительного ответа, о чём можно судить на основании выявленного соотношения сывороточных концентраций интерлейкина-10 и гамма-интерферона.
3. У новорождённых с внутриутробным инфицированием отмечается выраженное угнетение клеточного звена иммунного ответа, что при отсутствии специфической терапии обусловливает более тяжёлое течение сепсиса и неблагоприятный прогноз.
4. Варианты клинического течения сепсиса ассоциированы с цитокиновым профилем сыворотки крови, и наиболее тяжелый гипоэргический вариант протекает на фоне более выраженного системного противовоспалительного ответа.
5. Раннее начало сепсиса у новорождённых сопряжено с высоким уровнем интерлейкина-6, что может быть связано с преактивацией моноцитов/макрофагов плода вследствие особенностей реактивности гомеостаза беременной на фоне длительной персистенции в её организме инфекционного возбудителя вирусной, бактериальной, грибковой природы или дисбиоза кишечника.
6. При благоприятном, на фоне проводимой терапии, исходе сепсиса наблюдается уменьшение сывороточного уровня интерлейкина-6 и увеличение сывороточного содержания гамма-интерферона, что может свидетельствовать о восстановлении клеточных эффекторов иммунного ответа.
7. Ненаправленная иммунокоррекция при сепсисе у новорождённых может быть потенциально опасной в связи с усугублением дисбаланса Т-хелперов 1-го и 2-го типов.
Практические рекомендации.
1. Всех детей с сепсисом необходимо обследовать на внутриутробное инфицирование, наличие которого предопределяет более тяжёлое течение сепсиса и повышает риск неблагоприятного прогноза при отсутствии специфической терапии внутриутробной инфекции.
2. Отсутствие внутриутробного инфицирования у ребёнка не исключает вероятности развития у него сепсиса. В раннем неонатальном периоде более пристального внимания в плане развития сепсиса требуют дети от матерей с хроническим воспалительным процессом и патологией желудочно-кишечного тракта, которая часто сопряжена с дисбактериозом кишечника.
3. Все дети с врождёнными пороками развития должны быть обследованы на выявление внутриутробного инфицирования, наличие которого может предрасполагать к развитию сепсиса в данной группе детей.
4. Иммуномодулирующая терапия у новорождённых должна быть индивидуализированной и носить чёткую направленность в отношении конкретного нарушенного звена иммунореактивности, в связи с чем требуется разработка доступных способов оценки иммунологического статуса новорождённого с сепсисом и методов контроля за проводимой терапией.
5. В качестве одного из простых способов оценки динамики течения воспалительного процесса могут быть использованы лейкоцитарные индексы клеточной реактивности.
Список опубликованных печатных работ.
1. Сергеева В.А. Характеристика цитокинового профиля при сепсисе у новорождённых детей / В.А.Сергеева, Н.П.Шабалов, И.Ю.Леонова // Актуальные вопросы хирургической инфекции у детей: Материалы Всероссийского симпозиума детских хирургов (Воронеж, 21-23 апреля 2004 г.) – Воронеж: ВГМА им. Н.Н.Бурденко, 2004. – С. 32-33.
2. Сергеева В.А. Характеристика цитокинового профиля при сепсисе у новорождённых детей /В.А. Сергеева, И.Ю. Леонова, С.А. Сумин// Материалы Второго Российского конгресса «Педиатрическая анестезиология и интенсивная терапия» (Москва, 21-24 сентября, 2003 г.). – М.: БДЦ-пресс, 2003, С. 276-277.
3. Сергеева В.А. Течение сепсиса при внутриутробном инфицировании у новорождённых детей / В.А.Сергеева, С.Н. Нестеренко, Н.П. Шабалов // Новые методы диагностики, лечения, реабилитации и медико-организационные проблемы педиатрии. 20-летию факультета последипломного образования. – Изд-во СПбГПМА. 2003. – С. 94-95.
4. Сергеева В.А. Анализ структуры неонатального сепсиса / В.А. Сергеева, С.А. Сумин// «Современные технологии в анестезиологии и реаниматологии»: Материалы конгресса анестезиологов-реаниматологов Центрального федерального округа. Москва, 13-14 ноября 2003 г. – Москва; Петрозаводск: ИнтелТек, 2003. – С. 213-215.
5. Сергеева В.А. Использование методов иммунотерапии в практике реанимационного отделения / В.А.Сергеева, А.Л.Дрюпин, И.И.Клыков // «Современные технологии в анестезиологии и реаниматологии»: Материалы конгресса анестезиологов-реаниматологов Центрального федерального округа. Москва, 13-14 ноября 2003 г. – Москва; Петрозаводск: ИнтелТек, 2003. – С. 215-216.
Список сокращений.
ВПГ - вирус простого герпеса
ИИР - индекс иммунной реактивности
ИЛ - интерлейкин
ИФН - интерферон
ЛИИ - лейкоцитарный индекс интоксикации
НИ - нейтрофильный индекс
ПЦР - полимеразная цепная реакция
УЗИ - ультразвуковое исследование
ЦМВ - цитомегаловирус
Th1 - Т-хелперы 1-го типа
Th2 -Т-хелперы 2-го типа
|
|
| |